La vacunación es una de las herramientas más importantes de la medicina.
Su uso se remonta a principios del siglo XVIII, pues en ese entonces se buscaba inmunizar a la población contra la infección producida por la viruela, un virus altamente patógeno que se propagó en todo el mundo y alcanzó un gran porcentaje de mortalidad.
Se estima que solo en el siglo XX, 300 millones de personas murieron a causa de la enfermedad. En 1960, aún amenazaba al 63% de la población mundial y ante esto, la organización mundial de la salud (OMS) comenzó con un programa masivo de vacunación para erradicar el virus de forma natural, consiguiéndolo el año 1979 y siendo hasta ahora un gran y trascendental hito para la humanidad. Desde entonces, se han empleado distintas estrategias para el diseño y desarrollo de vacunas eficaces que sean capaces de controlar a patógenos agresivos que producen enfermedades severas.
¿Qué son las vacunas y de qué se componen?
Las vacunas son una preparación líquida que contiene un principio activo -también llamado agente- que es similar al patógeno que produce la enfermedad. Puede ser una estructura completa del patógeno o parte de este, como proteínas, moléculas o material genético, sin embargo, no causará la enfermedad sino que activará al sistema inmune para que este produzca anticuerpos, que reconocerán y marcarán al agente infeccioso en un futuro encuentro.
Por lo tanto, todas ejercen su función al exponernos frente al patógeno o partes de él, para que así nuestro sistema inmune genere una respuesta prolongada en el tiempo y nos proteja. También, existen algunas vacunas que poseen adyuvantes que permiten mantener estable al principio activo además de mejorar la respuesta inmune.
Vacunas basadas en vectores de adenovirus
En la actualidad se utilizan distintos tipos de vacunas virales en humanos, las cuales se diferencian principalmente por el principio activo que poseen.
Se clasifican en cinco tipos principales y uno que destaca por su frecuente uso en la son las vacunas con vector viral, que es un sistema que utiliza como vehículo un virus -retrovirus, adenovirus, entre otros- para entregar un gen a una célula del organismo, lo que quiere decir, que el vector viral introducirá un gen extraño a nuestras células y en consecuencia se desencadenará respuesta, que en el caso de una infección viral, activará a nuestro sistema inmune para que neutralice al antígeno.
La actual pandemia provocada por el virus SARS-CoV-2, ha forzado a diseñar estrategias rápidas para el desarrollo de vacunas, con el fin de inmunizar lo antes posible a la población.
En ese sentido, se han propuesto distintas tecnologías destacando las vacunas basadas en vectores adenovirales (Fig. 1) ya que son de fácil producción y además se han utilizado en los últimos años en otras vacunas para humanos contra una amplia variedad de patógenos, incluyendo el virus de la inmunodeficiencia humana (VIH), el virus de la gripe y el virus ébola.
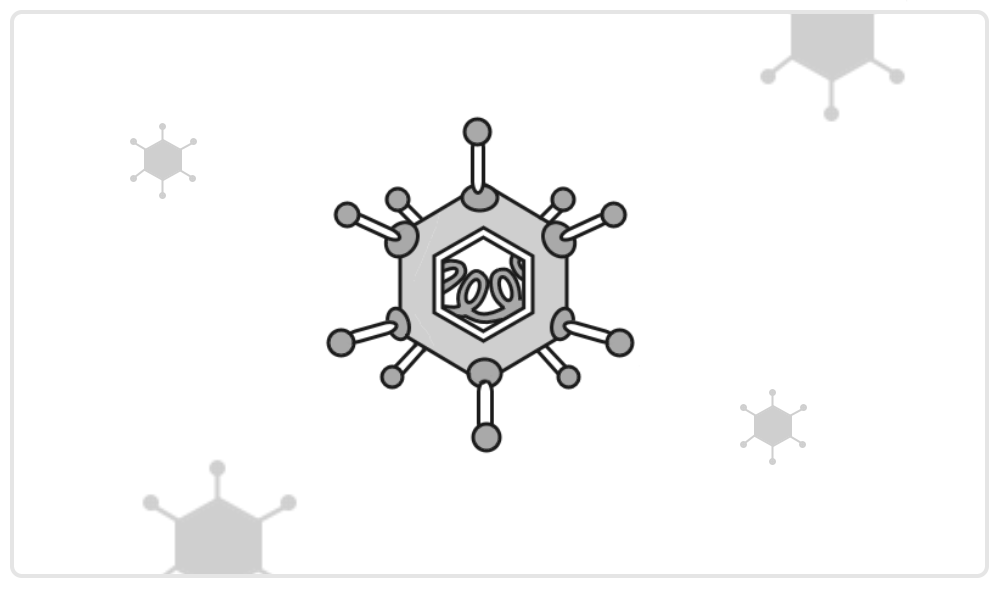
Figura 1. Representación de un vector adenoviral.
El vector adenoviral es un virus de ADN y se utiliza comúnmente el adenovirus humano serotipo 5 (Ad5) y adenovirus de chimpancé. Estos vectores poseen ciertas ventajas, como causar infección leve en humanos e inhibir la replicación del virus por modificación genética, pues los genes foráneos no se integran en el genoma humano y además es capaz de inducir inmunorespuestas naturales fuertes y continuas que son transmitidas por las células T del sistema inmune (T CD8 y CD4).
Vectores de adenovirus y vacunación contra el SARS-CoV-2
El plan de inmunización actual contempla vacunas basadas en adenovirus . El mecanismo que las tres efectúan es entregar a las células el gen que codifica para la proteína Spike -proteína de superficie con la cual infecta el coronavirus- con el fin que la célula produzca esta proteína y se genere inmunidad (Fig. 2).
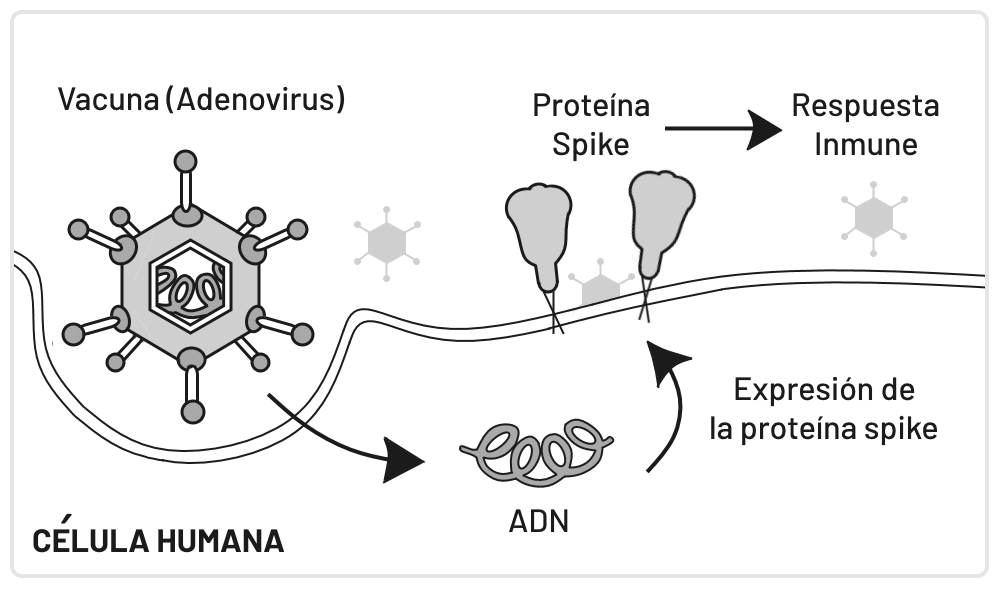
Figura 2. Mecanismo de acción general de las vacunas basadas en vectores virales .
Sputnik V
Esta vacuna rusa se coloca en dos dosis, lo que quiere decir, que después de 21 días desde la primera vacunación se necesita un refuerzo para que se produzca una respuesta inmune prolongada.
La primera dosis contiene un serotipo adenoviral (ad26) distinto a la segunda dosis (ad5). Los ensayos de fase 1 y 2 mostraron que la vacuna induce fuertes respuestas humorales como la activación de linfocitos T CD8+ y CD4+ y además presenta un buen perfil de seguridad con efectos adversos leves como fiebre, dolor de cabeza y dolor en el lugar de la inyección. Los ensayos de fase 3 revelaron un 91.4% de eficacia. Hoy, la vacuna se está utilizando en Argentina, Bielorrusia y Rusia.
Johnson & Johnson
A diferencia de Sputnik, esta vacuna desarrollada por la farmacéutica J&J requiere solo una dosis para la inmunización y contiene el serotipo adnoviral ad26.
Los ensayos fase 3 demostraron una eficacia del 72% contra la cepa original de Estados Unidos y 57% contra la variante británica B1.351. S está empleando en varios países que incluyen a Colombia, Francia, Estados Unidos, Alemania, entre otros. Sin embargo, a pesar de su utilización, autoridades sanitarias recomiendan suspender el uso de la vacuna, pues a principios de abril se conocieron 6 casos en Estados Unidos de pacientes que desarrollaron un tipo severo de coágulo luego de recibir la dosis, por lo que la vacuna está aún en proceso de revisión.
Oxford/AstraZeneca
Esta vacuna es una versión debilitada de un serotipo de chimpancé y presenta una eficacia del 82% contra la cepa original y un 10% contra la variante B1.351.
Para obtener la inmunización se requieren dos dosis con una ventana de 12 días. Presenta un buen perfil de seguridad con efectos adversos leves como fiebre, dolor de cabeza, mialgia y dolor en el lugar de la inyección. Este último tiempo también se ha conocido el caso de personas que han sufrido trombosis luego del uso de la vacuna, lo cual ha llevado a que algunos países deserten de seguir utilizándola como Dinamarca y también Noruega. Aquellos que siguieron adelante con la vacuna, se preocupan de limitar su aplicación a ciertos grupos etarios.
A pesar de todo, peor sería no vacunarse. Tenemos mucha más suerte que aquellos que murieron de peste negra en el medioevo o de viruela en el 1700 y contamos con la tecnología más avanzada y eficaz para lograr la producción de una vacuna para controlar los brotes epidémicos y pandémicos que surgen cada tanto en el mundo.